La cruralgie se manifeste par une douleur aiguë qui suit le trajet du nerf crural, s’étendant de la partie basse du dos jusqu’à la cuisse, et parfois même jusqu’au pied. Ce trouble, souvent méconnu du grand public en comparaison avec la sciatique, représente une source importante d’inconfort et de limitation fonctionnelle. À l’origine de cette souffrance, la compression ou l’inflammation du nerf crural provoquent des symptômes douloureux et parfois invalidants. La compréhension de cette pathologie nécessite de s’attarder sur le rôle précis du nerf crural, ses causes fréquentes et les stratégies thérapeutiques adaptées. Dans un contexte où près de 20% des adultes connaissent une douleur lombaire à un moment donné, la névralgie crurale demeure une préoccupation majeure en santé musculo-squelettique. Cet article s’appuie sur des données récentes et une analyse rigoureuse des traitements disponibles afin d’éclairer les patients et professionnels sur cette problématique.
Points clés à retenir :
- La cruralgie est causée par une compression ou inflammation du nerf crural, responsable de douleurs irradiant de la cuisse à la jambe.
- Les hernies discales lombaires représentent la cause principale, mais d’autres facteurs comme l’arthrose ou les tumeurs peuvent en être à l’origine.
- Les symptômes incluent douleurs, picotements, engourdissements et parfois une faiblesse musculaire.
- Le diagnostic repose sur un examen clinique complété par des examens d’imagerie adaptés tels que l’IRM.
- Les traitements impliquent de la médication, la physiothérapie, des infiltrations et, en dernier recours, la chirurgie.
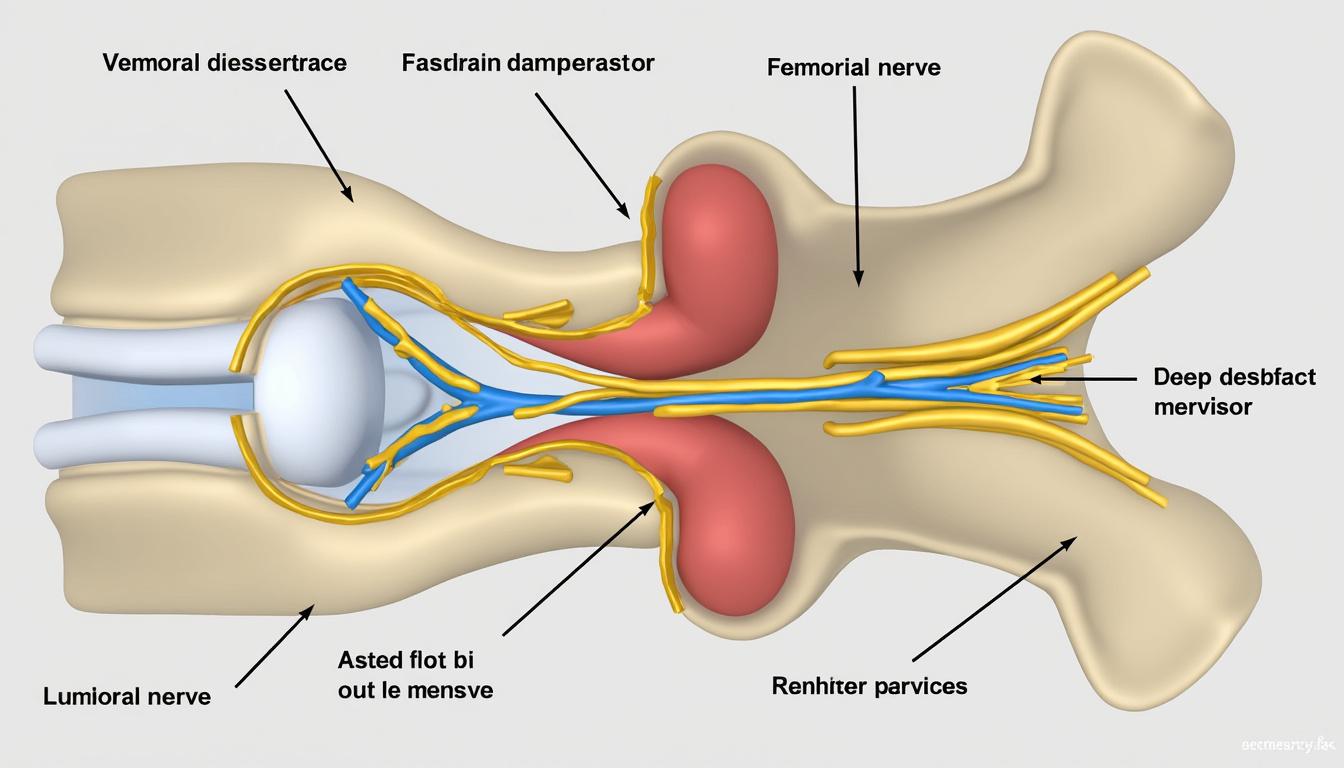
Cruralgie : anatomie et rôle du nerf crural dans la douleur
Le nerf crural, aussi appelé nerf fémoral, est l’un des nerfs majeurs qui assurent la connexion entre le système nerveux central et la partie inférieure du corps. Sa trajectoire prend naissance dans la moelle épinière, précisément au niveau des racines nerveuses des deuxième, troisième et quatrième vertèbres lombaires. Il descend ensuite vers l’avant de la cuisse, passe par la région de l’aine, et innerve la peau ainsi que plusieurs muscles essentiels à la mobilité, notamment le quadriceps. Cette innervation assure non seulement la sensation tactile mais également la capacité à contracter les muscles responsables de l’extension du genou.
La cruralgie survient lorsqu’une de ces racines nerveuses est comprimée, irritée ou inflammée. Cette altération perturbe la transmission des signaux nerveux, entrainant une douleur localisée ou irradiée qui peut s’apparenter à un choc électrique, une brûlure ou une douleur sourde et persistante. Selon la racine affectée, la localisation précise de la douleur peut varier, impliquant généralement l’avant de la cuisse et parfois s’étendant jusqu’au genou et au pied le long du nerf. L’inflammation du nerf crural liée à la compression est responsable de divers symptômes souvent associés qui influencent la qualité de vie et les capacités motrices.
C’est important de différencier la cruralgie de la sciatique, bien que ces deux conditions résultent d’une compression de racines nerveuses lombaires. La sciatique, plus connue, affecte le nerf sciatique et provoque une douleur qui descend plutôt sur l’arrière de la jambe ou le côté externe. Par comparaison, la cruralgie touche plutôt la face antérieure de la cuisse. Le diagnostic différentiel est primordial pour adapter le traitement efficacement.
Origines et facteurs contribuant aux causes de la cruralgie
Comprendre les causes qui entraînent cette compression du nerf crural est essentiel pour cibler les traitements appropriés. La cause principale est une compression mécanique à la racine du nerf dans la colonne lombaire. Cette pression anormale peut être provoquée par divers mécanismes pathologiques, détaillés ci-dessous.
Hernie discale lombaire
La hernie discale est la cause la plus courante de cruralgie. Avec l’âge ou après des contraintes répétées, le disque intervertébral, qui a normalement un rôle d’amortisseur entre les vertèbres, s’altère. Son noyau gélatineux, appelé nucleus pulposus, peut alors migrer hors de sa position normale et envahir le canal rachidien où passent les racines nerveuses. Si la hernie vient appuyer ou irriter la racine nerveuse du nerf crural (notamment entre les troisième et quatrième vertèbres lombaires), la douleur caractéristique de la cruralgie se manifeste.
Une histoire clinique classique inclut des épisodes de lombalgies souvent récidivantes et des douleurs s’intensifiant lors de la toux, de l’éternuement ou d’efforts physiques exacerbés. Il est fréquent que le patient ressente une diminution de la force musculaire associée à des fourmillements.
Arthrose et dégénérescence vertébrale
Chez des patients d’âge avancé, l’arthrose lombaire joue également un rôle important. Cette usure progressive des disques et des articulations vertébrales a pour effet de rétrécir le canal rachidien. Les excroissances osseuses – ou ostéophytes – et l’épaississement des ligaments engendrent une sténose qui comprime la racine nerveuse, provoquant un tableau clinique proche de la hernie discale.
Autres causes moins fréquentes
- Les tumeurs spinales qu’elles soient primaires ou métastatiques peuvent comprimer le nerf crural, souvent aggravant la douleur au repos, en opposition aux symptômes classiques de la cruralgie.
- Les tassements vertébraux liés à l’ostéoporose ou à des traumatismes peuvent modifier la géométrie vertébrale et comprimer les racines nerveuses.
- Les infections comme la spondylodiscite infectieuse peuvent provoquer une inflammation locale entrainant un gonflement compressif.
- Les hématomes du psoas ou des muscles environnants, parfois liés à un surdosage d’anticoagulants, peuvent également causer une compression.
La multiplicité des causes implique un examen approfondi, notamment par imagerie médicale, pour bien orienter les stratégies thérapeutiques et éviter des erreurs de diagnostic.
Signes et symptômes caractéristiques de la cruralgie
Les manifestations cliniques de la cruralgie sont principalement marquées par des douleurs suivant le trajet du nerf crural mais peuvent aussi englober d’autres troubles sensoriels et moteurs.
Douleurs irradiantes et troubles sensitifs
La douleur est souvent décrite comme profonde, lancinante, voire brûlante. Partant du bas du dos, elle s’étend vers la fesse, la hanche, le devant de la cuisse, et occasionnellement le mollet ou la cheville. Un signe typique est l’aggravation de la douleur lors d’efforts ou sous pression abdominale, par exemple lors de la toux ou des éternuements.
En parallèle, des picotements appelés paresthésies surviennent fréquemment, accompagnés parfois de zones cutanées sensibles au toucher (dysesthésies). Ces troubles témoignent de l’inflammation nerveuse.
Faiblesse musculaire et limitation fonctionnelle
Un autre symptôme important est la faiblesse musculaire, essentiellement dans les muscles de la cuisse innervés par le nerf crural. Cette difficulté peut se traduire par une sensation de « lâchage » du genou ou une incapacité à marcher correctement, augmentant ainsi le risque de chute. Parfois, la cruralgie peut même provoquer une paralysie partielle.
Tableau résumé des symptômes
| Symptôme | Description | Impact fonctionnel |
|---|---|---|
| Douleur irradiée | Du bas du dos jusqu’à la face antérieure de la cuisse | Limitation des mouvements et activités quotidiennes |
| Paresthésies | Fourmillements, picotements, décharges électriques | Gêne lors de la marche et perte de sensation |
| Faiblesse musculaire | Diminution de la force du quadriceps et muscles de la cuisse | Sensibilité aux chutes et difficultés motrices |
| Dysesthésie | Sensibilité exagérée à la pression ou au toucher | Douleur intense aux gestes simples ou au port de vêtements |
Ces symptômes imposent souvent un diagnostic rapide pour éviter une dégradation prolongée et l’installation de troubles moteurs irréversibles.
Approches thérapeutiques efficaces face à la cruralgie
Le traitement de la névralgie crurale vise à soulager la douleur, réduire l’inflammation et restaurer la fonction motrice tout en traitant la cause sous-jacente.
Médication et gestion de la douleur
Les médicaments sont la première ligne thérapeutique. Les antalgiques de palier 1 comme le paracétamol et les anti-inflammatoires non stéroïdiens (AINS) permettent généralement de diminuer l’intensité de la douleur. En cas de spasmes musculaires associés, des relaxants musculaires peuvent être prescrits pour améliorer le confort. Le repos modéré est conseillé afin de permettre la diminution de l’irritation nerveuse, sans toutefois entraîner une immobilisation prolongée nuisible.
Infiltrations de corticoïdes et leur rôle
Quand les traitements oraux sont inefficaces, les infiltrations lombaires de corticoïdes peuvent être envisagées. Réalisées par des spécialistes sous guidage (radiologique ou échographique), ces injections ciblent la zone d’inflammation autour de la racine nerveuse. Elles procurent souvent un soulagement durable de la douleur, facilitant ensuite la rééducation.
Physiothérapie et rééducation ciblée
La physiothérapie est un pilier indispensable dans la prise en charge à moyen et long terme. Un programme adapté combine exercices d’étirement, renforcement musculaire et techniques manuelles pour améliorer la mobilité, réduire la douleur et prévenir les récidives. L’activité physique régulière, même modérée, est privilégiée pour maintenir la fonction musculaire et osseuse, condition sine qua non d’une guérison durable.
Chirurgie : indications et résultats
La chirurgie intervient lorsque la cruralgie persiste au-delà de 6 semaines malgré un traitement médical optimal, ou en cas d’urgence neurologique (paralysie, syndrome de la queue-de-cheval). L’intervention classique consiste à retirer la hernie discale compressive et à décompresser la racine nerveuse. Les résultats sont généralement satisfaisants, avec un taux de soulagement des douleurs d’environ 85%. Cependant, la chirurgie ne répare pas les nerfs lésés et une rééducation post-opératoire est nécessaire.
Prévention et conseils pour limiter la cruralgie et ses récidives
La prévention s’appuie sur la réduction des facteurs de risque et le maintien d’une bonne santé musculo-squelettique. Voici quelques conseils essentiels :
- Maintenir une activité physique régulière pour renforcer le dos et la ceinture abdominale, essentielles au maintien de la colonne vertébrale.
- Adopter une bonne posture au travail et dans les activités quotidiennes afin de réduire les contraintes sur la colonne lombaire.
- Suivre une alimentation équilibrée riche en calcium et vitamine D, éléments cruciaux pour la santé osseuse.
- Éviter les mouvements brusques et la manipulation de charges lourdes sans préparation physiologique ou technique adéquate.
- Traiter rapidement les affections ostéoporotiques ou les traumatismes pour prévenir les tassements vertébraux.
Ces mesures participent non seulement à éviter la survenue d’une cruralgie, mais aussi à limiter sa fréquence et son intensité dans les cas de personnes à risque. En janvier 2026, des recommandations actualisées par plusieurs sociétés de rhumatologie insistent sur l’importance de combiner la rééducation et un suivi médical régulier pour optimiser la prise en charge.
Pour approfondir vos connaissances sur le sujet, il est utile de consulter des sources spécialisées comme Elsan : définition et traitement de la cruralgie ou Passeport Santé : options thérapeutiques, qui proposent des informations détaillées et mises à jour régulièrement.

