L’infection cutanée causée par le virus Molluscum, bien que souvent bénigne, suscite un intérêt croissant dans la communauté médicale en 2026. Cette attention est largement motivée par la complexité de son traitement et par la quête constante de solutions efficaces permettant d’éliminer durablement les lésions tout en limitant la transmission. Le molluscum contagiosum touche principalement les enfants, mais également les adultes, notamment dans un contexte immunodéprimé. Face à cette pathologie qui se manifeste par des papules perlées caractéristiques, comprendre les différentes voies thérapeutiques et leurs efficacités respectives demeure un enjeu crucial.
Depuis plusieurs années, les traitements proposés varient, oscillant entre une simple surveillance, notamment en raison de la nature auto-limitante du virus, et des interventions plus actives telles que le curetage ou la cryothérapie. Cependant, en 2026, la recherche s’oriente davantage vers des thérapies topiques innovantes et des approches d’immunothérapie visant à renforcer la réponse locale de la peau contre le virus Molluscum. Cette évolution soulève un débat essentiel : quand et comment traiter efficacement pour réduire la durée de l’infection, prévenir les complications et limiter la propagation à d’autres sujets ?
En parallèle, la pertinence des mesures d’hygiène reste indiscutable et prend une place centrale dans la gestion quotidienne du molluscum. Le respect rigoureux de ces règles contribue non seulement à la réduction de la transmission, mais aussi à limiter le risque d’extension des lésions sur la peau du patient. Cette approche combinée, mêlant précautions strictes et traitements adaptés, structure le cadre thérapeutique actuel, faisant du molluscum contagiosum un exemple probant de la gestion moderne des infections virales cutanées.
Points clés à retenir :
- Le molluscum contagiosum est une infection virale cutanée fréquente qui peut se résoudre spontanément mais nécessite parfois un traitement ciblé.
- Les traitements efficaces combinent souvent des thérapies topiques, des interventions physiques et une immunothérapie en fonction du profil du patient et de la gravité des lésions.
- Les mesures d’hygiène sont essentielles pour prévenir la transmission et limiter la progression de l’infection.
- Les innovations thérapeutiques récentes mettent l’accent sur des alternatives moins invasives et mieux tolérées.
- Une information claire et accessible est nécessaire pour une prise en charge optimale et responsable de cette infection.
Les mécanismes du virus Molluscum et leur impact sur le choix des traitements efficaces
Le molluscum contagiosum est causé par un poxvirus spécifique. Comprendre sa physiopathologie est fondamental pour appréhender les difficultés rencontrées dans le traitement des lésions. Le virus infecte principalement les kératinocytes de l’épiderme, induisant la formation de papules caractéristiques. Ces lésions, souvent multiples, apparaissent en général sur le tronc, les membres ou le visage.
Contrairement à d’autres infections cutanées virales comme le zona ou l’herpès, le virus Molluscum se distingue par son incubation prolongée et son mécanisme d’évasion immunitaire, qui limite la réponse immunitaire locale. Cela se traduit par une persistance souvent longue des lésions.
La spécificité du virus impose une approche thérapeutique adaptée. Par exemple, les traitements topiques, comme les crèmes antivirales, doivent non seulement détruire les cellules infectées, mais aussi stimuler la réponse immunitaire locale. Parmi les techniques physiques, le curetage et la cryothérapie, bien que rapides et souvent efficaces, peuvent provoquer des douleurs, des cicatrices ou une inflammation excessive. Le choix de la méthode dépend donc d’un équilibre entre efficacité, tolérance et prévention des complications.
En raison de cette complexité, la recherche développe en 2026 des traitements alliant action antivirale et modulation immunitaire. L’immunothérapie locale commence à émerger comme une solution prometteuse, renforçant les défenses cutanées spécifiques contre le virus tout en minimisant les effets secondaires liés aux procédés physiques.
Le tableau suivant résume les caractéristiques principales des traitements en fonction du mécanisme d’action :
| Type de traitement | Mécanisme d’action | Avantages | Inconvénients |
|---|---|---|---|
| Thérapies topiques (crèmes antivirales) | Destruction locale des cellules infectées, stimulation immunitaire | Moins invasif, facile à appliquer, bonne tolérance | Action lente, recours prolongé possible |
| Immunothérapie locale | Activation ciblée de la réponse immunitaire cutanée | Efficacité durable, réduction des récidives | Effets inflammatoires possibles, moins accessible |
| Interventions physiques (curetage, cryothérapie) | Élimination mécanique ou destruction par le froid | Résultats rapides, ciblage précis | Douleur, risque de cicatrices, nécessitent une anesthésie parfois |
Ces traitements ont une place respective selon le contexte clinique, la localisation des lésions et l’âge du patient. Une consultation dermatologique reste indispensable pour définir la stratégie la plus adaptée.
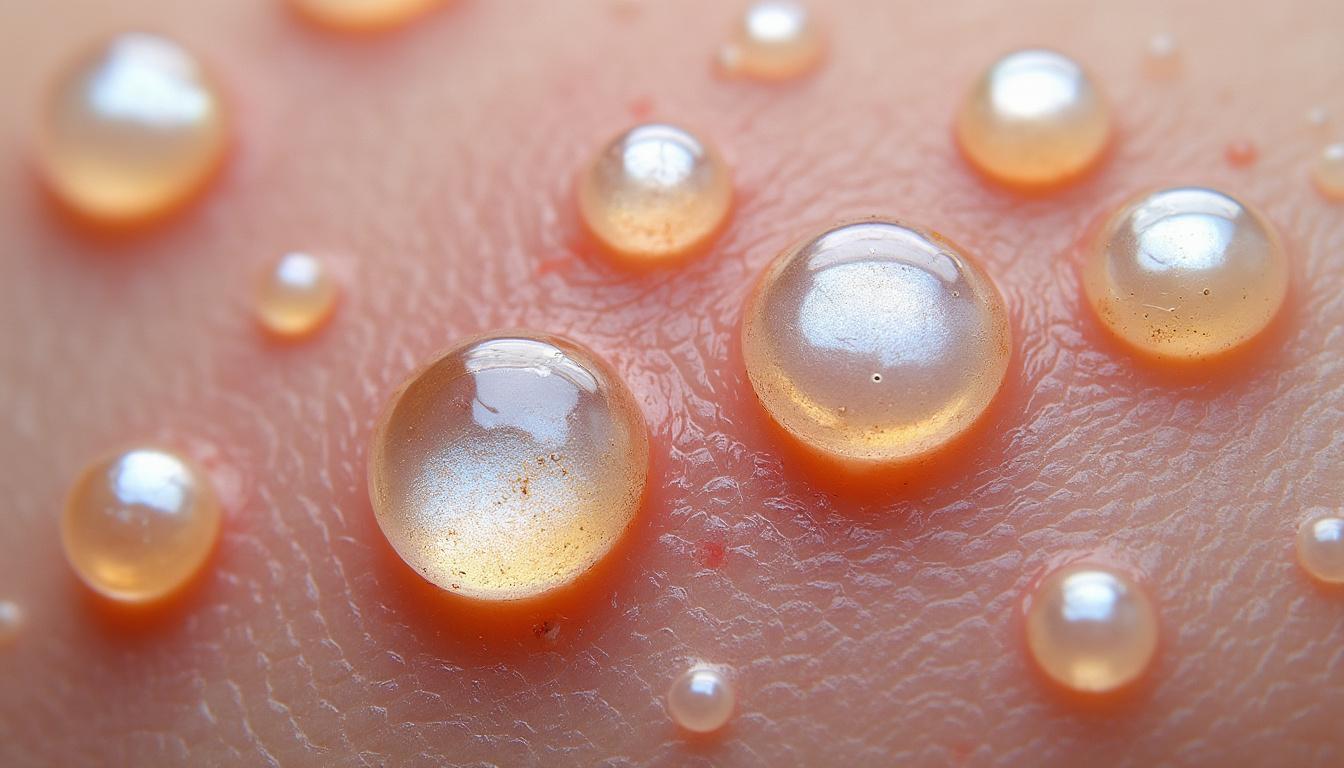
Les différentes approches en 2026 pour traiter le molluscum contagiosum efficacement
Les avancées thérapeutiques visant à contrôler efficacement le molluscum contagiosum intègrent désormais plusieurs catégories de soins dermatologiques. L’objectif reste double : éliminer les lésions visibles et contenir la dissémination virale pour éviter la contagion au sein de la famille ou du groupe social.
La première approche recommandée, surtout chez l’enfant, demeure souvent l’observation simple. En effet, près de 50% des cas guérissent spontanément en moins de 6 à 12 mois. Cette stratégie « wait and see » évite des traitements pouvant être inconfortables ou entraîner des cicatrices. Néanmoins, lorsque les lésions sont nombreuses, gênantes ou prolongées, l’intervention médicale s’impose.
Les thérapies topiques sont diverses, comprenant notamment les crèmes à base d’acide trichloroacétique, de potassium hydroxyde, ou encore des préparations à base de cantharidine. Cette dernière substance s’est imposée récemment grâce à des études rigoureuses confirmant son efficacité notable tout en restant bien tolérée. Elle agit en induisant une réaction locale qui détruit les cellules infectées.
L’immunothérapie locale, faisant appel à des agents comme le berdazimer, est une autre piste intéressante. Ce traitement stimule les défenses immunitaires de la peau pour accélérer la résolution des lésions. En 2026, il est de plus en plus prescrit, notamment pour les cas rebelles ou les patients immunodéprimés.
Enfin, l’intervention physique, quoique plus contraignante, reste une option incontournable dans certains cas. Le curetage sous anesthésie locale est souvent choisi lors de lésions isolées et accessibles. La cryothérapie, qui utilise le froid pour détruire les lésions, est également fréquemment employée, bien que son utilisation doive être prudente afin d’éviter des brûlures secondaires.
Pour orienter correctement ces traitements, il est primordial de consulter des sources fiables et à jour, comme les recommandations publiées sur le site RecoMédicales ou les conseils spécialisés apportés par des cliniques dermatologiques comme la MC Clinic.
La place essentielle des mesures d’hygiène dans le contrôle de l’infection cutanée
Dans la lutte contre le molluscum contagiosum, la prévention joue un rôle tout aussi fondamental que le traitement. Étant une infection contagieuse entraînée par un virus se transmettant par contact direct cutané ou par objets contaminés, appliquer des normes d’hygiène strictes est indispensable.
Les mesures recommandées comprennent notamment :
- Éviter de gratter ou manipuler les lésions pour minimiser la dissémination du virus sur d’autres zones de la peau ou à d’autres personnes.
- Maintenir une hygiène corporelle rigoureuse en lavant régulièrement les mains et la peau concernée avec des produits adaptés.
- Ne pas partager les objets personnels tels que serviettes, vêtements, jouets ou équipements sportifs susceptibles d’être en contact avec la peau infectée.
- Nettoyer et désinfecter les surfaces fréquemment touchées pour réduire le risque de contamination indirecte.
- Information rigoureuse des proches afin qu’ils adoptent des pratiques de prévention adaptées.
Ces règles, bien que simples, sont rarement appliquées avec rigueur, ce qui favorise la persistance et la propagation du virus. En milieu scolaire ou dans les structures d’accueil, une sensibilisation collective est souvent nécessaire pour contenir efficacement les foyers d’infection.
Il est important de noter que ces mesures ne se substituent pas à un traitement médical en cas de lésions majeures ou prolongées. En complément des thérapies employées, elles participent activement à une démarche de soin globale et responsable.

Le rôle des professionnels de santé dans la gestion et la prévention du molluscum contagiosum
La prise en charge du molluscum contagiosum ne peut s’improviser. Les médecins, dermatologues et pharmaciens ont une responsabilité clé dans l’accompagnement des patients. Leur rôle inclut non seulement le diagnostic précis, mais aussi l’orientation vers des traitements adaptés et la mise en place de conseils pratiques pour limiter la contagion.
Au cours des consultations, le professionnel de santé doit expliquer clairement la nature de l’infection au patient ou aux parents, notamment la possibilité d’une guérison spontanée, mais aussi les risques potentiels liés à la dissémination ou à la surinfection bactérienne. Il est essentiel d’aborder les bénéfices et limites des différentes options thérapeutiques.
Les pharmaciens, en tant que premiers interlocuteurs souvent consultés, jouent un rôle éducatif important. Ils peuvent guider vers des crèmes antivirales appropriées, expliquer les modalités d’application, et rappeler l’importance des mesures d’hygiène. Leur expertise aide à prévenir les erreurs d’automédication ou les traitements inadaptés.
Par ailleurs, la collaboration pluridisciplinaire avec des laboratoires spécialisés permet de suivre l’évolution des traitements et d’intégrer des innovations comme l’immunothérapie locale. C’est ainsi que peuvent émerger, en 2026, des solutions thérapeutiques personnalisées, mieux tolérées et plus efficaces.Les informations pratiques fournies par les pharmaciens complètent donc une approche globale recommandée.
Perspectives futures et innovations dans les traitements du molluscum contagiosum
Avec les avancées de la recherche en immunologie cutanée et en biotechnologies, l’année 2026 marque une étape prometteuse dans l’évolution des traitements contre le molluscum contagiosum. Plusieurs pistes émergent, mettant l’accent sur l’amélioration de l’efficacité tout en réduisant les effets secondaires.
Une des innovations majeures repose sur les formulations combinant des crèmes antivirales à des agents immunomodulateurs. Ce type de traitement permet d’augmenter la rapidité d’élimination des lésions tout en renforçant le système immunitaire local. Des essais cliniques récents ont démontré une meilleure tolérance comparée aux méthodes classiques comme la cryothérapie.
Par ailleurs, une attention particulière est portée à la prévention des récidives, grâce à des stratégies ciblant la stimulation immunitaire prolongée. L’immunothérapie locale pourrait ainsi devenir un standard dans les cas chroniques ou réfractaires.
Les technologies digitales participent également à cette révolution thérapeutique, avec la mise en place d’applications mobiles dédiées à la télésurveillance des lésions et au suivi personnalisé du traitement. Ceci facilite la communication entre patients et professionnels de santé, assurant une meilleure observance et adaptation des protocoles en temps réel.
Pour approfondir ces nouvelles perspectives, consulter les ressources comme Elsan Pathologie et Traitements s’avère particulièrement utile, autour d’une base scientifique solide et actualisée.

