Le papillomavirus humain, plus communément appelé HPV, est une infection virale très répandue qui suscite de nombreux questionnements, tant du grand public que des professionnels de santé. En 2026, cette infection continue d’être un enjeu majeur de santé sexuelle, en raison de sa capacité à provoquer diverses lésions, dont certaines précancéreuses, et des cancers, notamment du col de l’utérus. Face à ce constat, la recherche médicale et les campagnes de prévention ont permis de développer des outils solides : dépistage rigoureux, traitements efficaces, et vaccination ciblée. Comprendre ces avancées est essentiel pour mieux gérer l’infection HPV et limiter ses conséquences sanitaires.
Cette infection se transmet principalement par contact sexuel, affectant aussi bien les femmes que les hommes, et peut rester silencieuse pendant longtemps. La diversité des manifestations cliniques impose une vigilance accrue, avec des stratégies thérapeutiques adaptées selon la nature des lésions, qu’elles soient cutanées, génitales ou encore au niveau du col utérin. Si aucun traitement direct du virus n’existe encore, plusieurs options sont disponibles pour éliminer les verrues, réduire les risques de contagion et détecter précocement les lésions précancéreuses. Dans cet article, nous examinerons en détail ces traitements ainsi que les pratiques de prévention indispensables, mettant en lumière les progrès réalisés dans la médecine contemporaine pour lutter contre le papillomavirus.
En bref :
- Le papillomavirus humain (HPV) est une infection courante pouvant entraîner des verrues, des lésions précancéreuses et certains cancers.
- Le dépistage est crucial pour identifier précocement les lésions cervicales et prévenir le développement du cancer.
- Les traitements efficaces incluent les solutions à base d’acide salicylique, la cryothérapie, les médicaments et la chirurgie, adaptés selon l’emplacement et la nature des lésions.
- La vaccination contre le HPV, recommandée dès l’adolescence, est un outil préventif puissant pour limiter la transmission et les complications.
- Une consultation médicale reste indispensable pour choisir la meilleure approche thérapeutique selon le profil du patient et la gravité de l’infection.
Traitements efficaces pour les verrues cutanées liées au papillomavirus
Les verrues cutanées provoquées par le papillomavirus, qu’elles soient vulgaires, plantaires ou planes, sont particulièrement fréquentes et peuvent poser un réel défi thérapeutique. Le traitement dépend avant tout de l’âge du patient, mais aussi du type de verrue et de sa localisation. Par exemple, les verrues plantaires, souvent situées sous la plante du pied, sont plus résistantes et peuvent nécessiter plusieurs séances de soins.
Un des traitements les plus couramment recommandés est l’application de produits à base d’acide salicylique. Ce traitement, disponible sans ordonnance dans de nombreuses pharmacies, entraîne une destruction progressive de la verrue en provoquant un effet comparable à une brûlure superficielle. La peau recouverte d’acide salicylique blanchit et se flétrit, ce qui permet au patient d’en retirer quotidiennement une fine couche. L’efficacité de ce traitement repose sur son application régulière, souvent sur une période de trois à quatre semaines. Il est recommandé d’éviter son emploi sur des zones sensibles, notamment le visage, en raison du risque d’irritation locale.
La concentration en acide salicylique varie de 10 % à 60 %, et le choix dépend de la résistance et de la localisation de la verrue. Ce traitement est souvent efficace pour les verrues vulgaires, et lorsqu’il est débuté rapidement, il diminue considérablement le risque de propagation du virus à d’autres zones de la peau ou à d’autres personnes. Ce protocole thérapeutique est particulièrement accessible et économique, ce qui en fait une première option privilégiée par les dermatologues et médecins généralistes.
Un autre traitement reconnu est la cryothérapie, qui consiste à appliquer de l’azote liquide à très basse température (-196 °C) sur la verrue. L’objectif est de provoquer une destruction cellulaire de la zone infectée par congélation, induisant un décollement naturel de la verrue. Ce procédé, souvent réalisé en cabinet médical, nécessite en général plusieurs séances espacées de 2 à 3 semaines. Bien que plus douloureuse que l’acide salicylique, la cryothérapie peut être rendue plus tolérable grâce à l’application préalable d’un anesthésique local. Il est toutefois important de signaler que ce traitement peut entraîner des modifications de pigmentation de la peau, ce qui requiert une attention particulière surtout chez les patients à peau foncée.
Pour les verrues persistantes ou particulièrement résistantes, il existe diverses autres solutions : application médicale de cantharidine, extraction par chirurgie mineure après anesthésie locale, électrocoagulation, injections d’interférons pour stimuler la réponse immunitaire, ou encore des traitements spécifiques comme la bléomycine. Le laser, technique plus récente, offre une alternative de dernier recours en cas d’échec des autres traitements. Si cette méthode est efficace pour détruire les verrues sans saignement, elle peut laisser des cicatrices et engendrer une guérison plus longue.
Une méta-analyse récente, réunissant les résultats de 60 essais cliniques, souligne que les solutions à base d’acide salicylique présentent la meilleure preuve d’efficacité, avec un taux de guérison d’environ 73 %. La cryothérapie, bien que très populaire, ne s’est pas avérée systématiquement plus performante que les traitements à base d’acide salicylique, particulièrement dans le cas des verrues plantaires. Cette étude met en lumière l’importance d’individualiser les traitements en fonction du type de verrue et de la tolérance du patient.
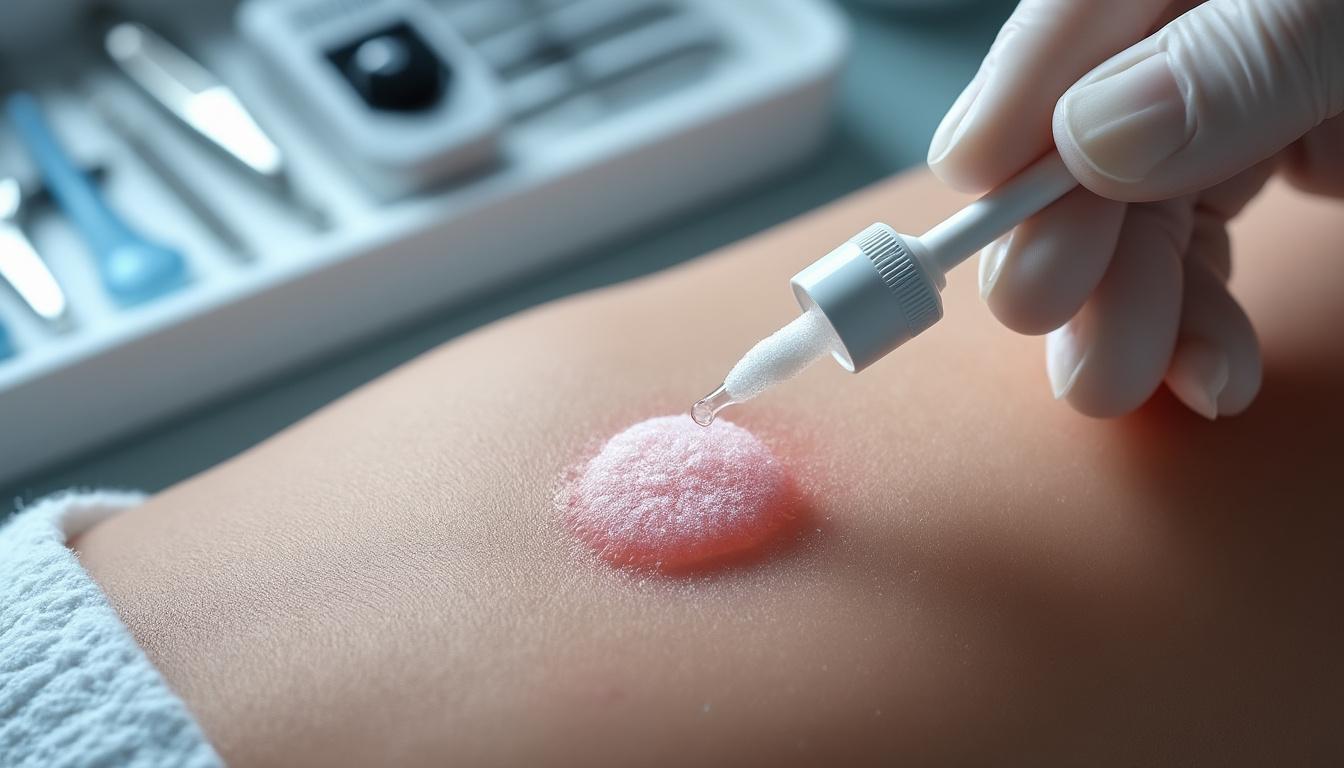
Stratégies thérapeutiques pour les verrues génitales et risques associés
Les verrues génitales, aussi appelées condylomes, représentent une manifestation fréquente de l’infection HPV au niveau des muqueuses génitales. Ces lésions sont source d’inconfort, parfois de douleur, et véhiculent un risque accru de transmission sexuelle. Dans certains cas, les condylomes peuvent même disparaître spontanément grâce à l’intervention du système immunitaire, mais une prise en charge médicale reste recommandée pour accélérer la guérison et limiter la contagion.
Le traitement des verrues génitales repose sur un ensemble d’approches médicamenteuses et chirurgicales. Des crèmes à usage topique, comme le podofilox, permettent de détruire les verrues en les « brûlant » directement. Par ailleurs, l’immunomodulateur imiquimod stimule le système immunitaire local pour aider à combattre le virus. Ces traitements externes s’administrent habituellement à domicile, sous surveillance médicale.
Quand une intervention clinique est nécessaire, l’acide trichloroacétique est fréquemment utilisé pour détruire les lésions visibles. En cas de persistance ou de lésions volumineuses, les médecins peuvent recourir à des techniques plus invasives telles que la cryothérapie à l’azote liquide, l’électrocoagulation ou l’ablation au laser. Ces méthodes permettent d’éliminer rapidement les verrues, mais peuvent occasionner des effets secondaires comme des cicatrices ou une sensibilité accrue localement.
Il convient de souligner que le traitement des condylomes ne ciblent que les manifestations visibles de l’infection HPV et non le virus lui-même. Cette distinction explique pourquoi il est possible d’observer des rechutes, d’où l’intérêt d’une surveillance régulière par des consultations médicales. Une prise en charge globale inclut aussi le dépistage régulier chez les partenaires, un aspect fondamental de la prévention HPV.
Les complications de l’infection HPV peuvent aller au-delà des verrues, avec des risques de lésions précancéreuses notamment au niveau du col de l’utérus. Le rôle du dépistage dans la santé sexuelle apparaît donc primordial. Le frottis cervico-utérin, pratiqué régulièrement selon les recommandations nationales, permet de détecter précocement ces lésions, évitant ainsi leur progression vers un cancer invasif.
La vaccination et la prévention : un duo essentiel contre le papillomavirus
La vaccination contre le papillomavirus humain représente aujourd’hui la mesure préventive la plus efficace pour réduire la prévalence des infections HPV et leurs complications. En France et dans de nombreux pays, le programme national recommande la vaccination des filles et des garçons dès l’âge de 9 à 14 ans, avant l’apparition des premières relations sexuelles.
Les vaccins disponibles ciblent les types de HPV les plus à risque, en particulier ceux responsables de plus de 70 % des cancers du col de l’utérus et d’autres cancers liés au virus. Ainsi, la vaccination contribue non seulement à empêcher le développement des verrues génitales, mais aussi à diminuer significativement le taux de cancers induits par le virus.
Bien que l’utilisation du préservatif soit encouragée pour limiter la transmission, il est important de rappeler que cette méthode n’offre pas une protection complète contre le HPV. En effet, le virus peut infecter des zones non couvertes par le préservatif, notamment la peau avoisinante. C’est pourquoi la stratégie intégrée de prévention combine vaccination, dépistage régulier et pratiques sexuelles responsables.
Pour les adultes qui n’ont pas été vaccinés durant l’adolescence, la vaccination peut encore présenter un intérêt, mais son efficacité est moindre puisque certains ont déjà été infectés. En complément, des campagnes de sensibilisation visent à encourager la consultation médicale systématique en cas de symptômes ou pour réaliser un dépistage, notamment chez les femmes, afin de détecter rapidement toute anomalie cellulaire.
L’impact positif de la vaccination et de la prévention collective se reflète aussi dans les résultats épidémiologiques actuels qui montrent une diminution progressive des cas de cancers du col utérin dans les populations vaccinées. Cette avancée illustre parfaitement le rôle clé de la prévention HPV dans la santé publique et la médecine moderne, où la vaccination s’accorde avec les progrès du dépistage pour améliorer significativement le pronostic des patients.

Dépistage des lésions précancéreuses liées au HPV : un levier indispensable en médecine
La détection précoce des lésions précancéreuses constitue une priorité dans la gestion de l’infection papillomavirus. Chez la femme, le dépistage par frottis cervico-utérin ou tests HPV permet d’identifier des anomalies cellulaires avant qu’elles n’évoluent vers un cancer invasif. Cette pratique, encadrée par les recommandations nationales, se révèle être un véritable outil de santé publique.
Le dépistage n’est pas réservé aux femmes : bien que moins systématique, il concerne aussi certains types de lésions chez l’homme, notamment au niveau anal ou oral, en particulier dans les populations à risque. Une surveillance adaptée est également primordiale pour les personnes immunodéprimées, chez qui les infections HPV sont plus fréquentes et plus susceptibles d’évoluer défavorablement.
Les progrès récents de la médecine ont permis d’améliorer la précision des techniques de dépistage. Par exemple, les tests HPV à ADN détectent directement la présence des types les plus oncogènes, complétant efficacement le frottis classique. Ces avancées technologiques facilitent un signalement précoce des lésions, permettant ainsi une prise en charge rapide et adaptée.
La consultation médicale régulière joue un rôle central dans ce processus. En 2026, les professionnels de santé encouragent plus que jamais à ne pas négliger les examens de dépistage, qui restent le moyen le plus sûr pour éviter la progression des lésions précancéreuses vers le cancer. Un suivi personnalisé est ainsi proposé en fonction du profil du patient, garantissant un accompagnement optimal.
| Type de traitement | Principale indication | Avantages | Inconvénients |
|---|---|---|---|
| Acide salicylique | Verrues vulgaires et plantaires | Accessible, efficace dans 73 % des cas, disponible sans ordonnance | Non recommandé sur zones sensibles, nécessite une application régulière |
| Cryothérapie | Verrues résistantes, plantaires et génitales | Destruction rapide, intervention en cabinet | Douloureux, risque de modifications pigmentaires, plusieurs séances nécessaires |
| Traitements chirurgicaux (laser, électrocoagulation) | Verrues récalcitrantes, condylomes importants | Efficace rapidement | Risque de cicatrices, intervention invasive |
| Crèmes médicamenteuses (podofilox, imiquimod) | Verrues génitales | Traitement à domicile, stimule le système immunitaire | Peut provoquer des irritations locales |
| Interférons et bléomycine (injections) | Cas rebelles, immunodéprimés | Effet antiviral direct | Douleur intense, limité aux cas sévères |
Consultation médicale : un passage obligé pour un traitement et un suivi adaptés
En dépit de la disponibilité de nombreux traitements en vente libre ou d’administration à domicile, la consultation médicale demeure essentielle dans la prise en charge des infections à papillomavirus. Seul un professionnel de santé peut diagnostiquer correctement la nature des lésions, déterminer leur gravité et conseiller la meilleure thérapie. Cette étape est d’autant plus cruciale que certaines verrues ou lésions peuvent avoir des ressemblances avec d’autres affections dermatologiques ou infectieuses nécessitant un traitement spécifique.
Lors de la consultation, le médecin réalise un examen clinique complet et peut prescrire des examens complémentaires, comme un frottis cervico-utérin ou un test HPV. Il évalue le risque de lésions précancéreuses et propose alors un suivi personnalisé, allant de la simple surveillance à une intervention médicale. Le professionnel de santé peut aussi orienter le patient vers des spécialités comme la dermatologie ou la gynécologie selon les cas.
Au-delà du diagnostic, la consultation médicale est un moment d’échange et d’éducation. Le médecin informe sur les mesures préventives, notamment la vaccination et les pratiques sexuelles responsables, tout en sensibilisant le patient aux symptômes à surveiller et aux risques de transmission. Cette dynamique favorise une meilleure adhésion aux traitements et un suivi rigoureux, nécessaires à la réussite des stratégies thérapeutiques.
Pour trouver un professionnel qualifié et accessible, il est conseillé de se renseigner auprès des réseaux locaux de santé ou des plateformes dédiées, comme celles proposées par certaines pharmacies réputées pour leurs services personnalisés en santé et prévention. Par exemple, les patients peuvent bénéficier d’informations pratiques pour choisir une pharmacie adaptée à leurs besoins, pour un accompagnement optimal en matière de traitement et prévention HPV.

