La dyshidrose, maladie cutanée inflammatoire affectant principalement les mains et les pieds, se manifeste par l’apparition de vésicules douloureuses, souvent accompagnées d’un prurit intense. En 2026, malgré une connaissance approfondie des mécanismes de cette maladie, les patients recherchent toujours des solutions efficaces pour atténuer les symptômes et prévenir les récidives. Cette affection, bien que souvent méconnue, impacte significativement la qualité de vie en provoquant inconfort, douleurs et limitations fonctionnelles. La prise en charge repose sur une combinaison de traitements médicaux, de soins dermatologiques et d’une prévention ciblée qui tient compte des facteurs aggravants tels que le stress ou l’exposition à certains agents irritants. Les avancées récentes en dermatologie proposent désormais un large éventail de traitements adaptés aux différentes formes et sévérités de la dyshidrose, faisant de l’année 2026 une période charnière dans l’amélioration de la prise en charge de cette pathologie.
En comprenant mieux les causes, en affinant le diagnostic et en personnalisant les soins, les patients atteints de dyshidrose peuvent désormais envisager une vie plus confortable. Cet article explore en profondeur les solutions thérapeutiques disponibles en 2026, des dermocorticoïdes aux traitements immunomodulateurs, sans oublier les remèdes naturels et les bonnes pratiques à adopter au quotidien. Nous analyserons également les facteurs déclenchants et les moyens de prévention essentiels pour limiter les épisodes lors des périodes critiques. La dyshidrose n’est plus une fatalité : bien informés et bien accompagnés, les patients disposent aujourd’hui de moyens concrets pour contrôler efficacement cette affection cutanée.
Points clés à retenir :
- La dyshidrose provoque la formation de vésicules inflammatoires sur les mains et pieds, accompagnées de démangeaisons intenses.
- Le diagnostic repose sur l’observation clinique et des tests complémentaires pour identifier les facteurs aggravants.
- Le traitement principal utilise des dermocorticoïdes adaptés à la sévérité des lésions, complétés parfois par des antihistaminiques ou des photothérapies.
- Des soins dermatologiques réguliers, incluant hydratation et compresses froides, améliorent significativement le confort des patients.
- La prévention par la gestion du stress, la protection des mains et pieds, et l’adoption de gestes quotidiens adéquats est essentielle pour limiter les récidives.
Dyshidrose : caractéristiques cliniques, causes et personnes à risque en 2026
La dyshidrose se distingue des autres formes d’eczéma par son tableau clinique spécifique. Elle se manifeste principalement par l’apparition soudaine de petites vésicules translucides, remplies d’un liquide clair, qui apparaissent sur les paumes des mains, les plantes des pieds et parfois les côtés des doigts. Ces vésicules peuvent évoluer en bulles plus larges, provoquant des croûtes après rupture, souvent associées à une douleur et un prurit intenses. Dès les premiers symptômes, l’inconfort peut être majeur, perturbant notablement les activités quotidiennes et le sommeil chez de nombreux patients.
Concernant l’épidémiologie, la dyshidrose touche principalement la tranche d’âge des adultes jeunes et d’âge moyen, avec une prédominance légèrement accrue chez les femmes. En 2026, les études confirment que l’incidence s’élève particulièrement après 40 ans, avec une fréquence notable chez les sujets ayant des antécédents personnels ou familiaux d’eczéma atopique. En parallèle, certains métiers apparaissent comme des facteurs de risque importants du fait de l’exposition constante à des agents irritants et à l’humidité : les boulangers, bouchers, personnels hospitaliers et professionnels de la restauration demeurent en première ligne.
Les causes de la dyshidrose restent encore partiellement élucidées. Il s’agit d’une affection multifactorielle où se mêlent des facteurs internes et externes. Le stress psychosocial est un déclencheur reconnu, favorisant la poussée des vésicules. Le tabagisme, la chaleur excessive et le contact prolongé avec l’eau ou des substances irritantes amplifient aussi les crises. Par ailleurs, la dyshidrose est parfois associée à des allergies, notamment au nickel, au pollen ou à certains cosmétiques, compliquant le tableau clinique. Les investigations modernes reposent désormais sur un examen dermatologique minutieux, complété par des tests d’allergie et une évaluation des antécédents professionnels.
Par exemple, Claire, 45 ans, boulangère, a développé des vésicules récurrentes sur ses mains liées à l’exposition quotidienne à l’humidité et aux farines. Après plusieurs mois sans diagnostic clair, un dermatologue a identifié une dyshidrose professionnelle. Ce cas illustre combien la reconnaissance précoce de la maladie est cruciale pour mettre en place des traitements adaptés et des mesures préventives adaptées évitant une chronicisation.
Pour approfondir les critères diagnostiques et identifier les facteurs aggravants spécifiques, vous pouvez consulter cette ressource complète sur la compréhension et le traitement de la dyshidrose. Le diagnostic précis permet d’adapter les soins dermatologiques et d’intégrer des traitements efficaces qui soulageront durablement.

Traitements médicamenteux incontournables en 2026 pour la dyshidrose
Le traitement de la dyshidrose repose fondamentalement sur l’utilisation de dermocorticoïdes topiques afin de calmer l’inflammation cutanée, réduire les démangeaisons et favoriser la cicatrisation des lésions. Ces médicaments, disponibles sous forme de pommades, crèmes, gels ou lotions, doivent être choisis selon la puissance adaptée à la gravité des manifestations cutanées. En 2026, les formules modernes combinent souvent efficacité et tolérance améliorée pour répondre aux besoins spécifiques des mains et des pieds où la peau est plus épaisse.
Il est fréquent que le dermatologue recommande l’application des dermocorticoïdes sous occlusion, c’est-à-dire en recouvrant la zone traitée avec un pansement non adhérent ou un film plastique, afin d’optimiser la pénétration du médicament. Cette technique est particulièrement utile dans les phases aiguës, où la réduction rapide de l’inflammation est essentielle pour limiter la propagation des vésicules et atténuer le prurit. Cependant, comme tout traitement à base de corticoïdes, il est important de respecter la durée d’utilisation prescrite, car un usage prolongé peut entraîner un amincissement de la peau ou d’autres effets secondaires indésirables.
En cas de prurit nocturne sévère qui perturbe le sommeil, la prescription d’antihistaminiques est courante. Ces médicaments agissent en bloquant les récepteurs histaminiques responsables des démangeaisons. Des produits comme la Cetirizine sont privilégiés pour leur efficacité, malgré un risque de somnolence qui nécessite une adaptation chez certains patients. Pour les enfants ou les personnes sensibles, le choix des molécules sera particulier afin d’assurer tolérance et sécurité.
Dans certaines situations complexes, notamment lorsque les traitements locaux ne suffisent pas, des stratégies plus avancées sont envisagées. La photothérapie, utilisant des rayons ultraviolets contrôlés, prolonge les bénéfices anti-inflammatoires. De même, les traitements immunomodulateurs oraux ou injectables sont réservés aux formes sévères et chroniques résistantes, sous surveillance étroite du spécialiste. Ces approches personnalisées marquent une évolution thérapeutique majeure en 2026, permettant d’éviter des complications et d’améliorer durablement le confort des patients.
La prise en charge complète intègre aussi la gestion des infections secondaires. En effet, la rupture des bulles et les grattages favorisent la prolifération bactérienne. L’utilisation ciblée d’antibiotiques topiques, comme la Fucidine, ou oraux selon la gravité, est alors nécessaire pour prévenir ou traiter ces épisodes sans favoriser la résistance bactérienne.
Pour une information détaillée sur les protocoles médicamenteux adaptés aujourd’hui, cette page dédiée à la prise en charge médicamenteuse de la dyshidrose offre un panorama clair et actualisé.
Tableau comparatif des traitements médicaux pour la dyshidrose
| Type de traitement | Avantages | Inconvénients | Exemple de médicament |
|---|---|---|---|
| Dermocorticoïdes | Réduction rapide de l’inflammation et des démangeaisons | Risque d’affinement cutané en usage prolongé | Clobétasol, Hydrocortisone |
| Antihistaminiques | Soulagement du prurit intense, meilleure nuit de sommeil | Somnolence possible, vigilance requise | Cetirizine |
| Antibiotiques locaux | Contrôle des infections secondaires | Usage limité, risque de résistance bactérienne | Fucidine |
| Photothérapie | Réduction des poussées sévères | Coût et disponibilité limités | UVB, PUVA |
| Immunomodulateurs oraux | Traitement des formes graves | Surveillance médicale stricte | Tacrolimus, Ciclosporine |
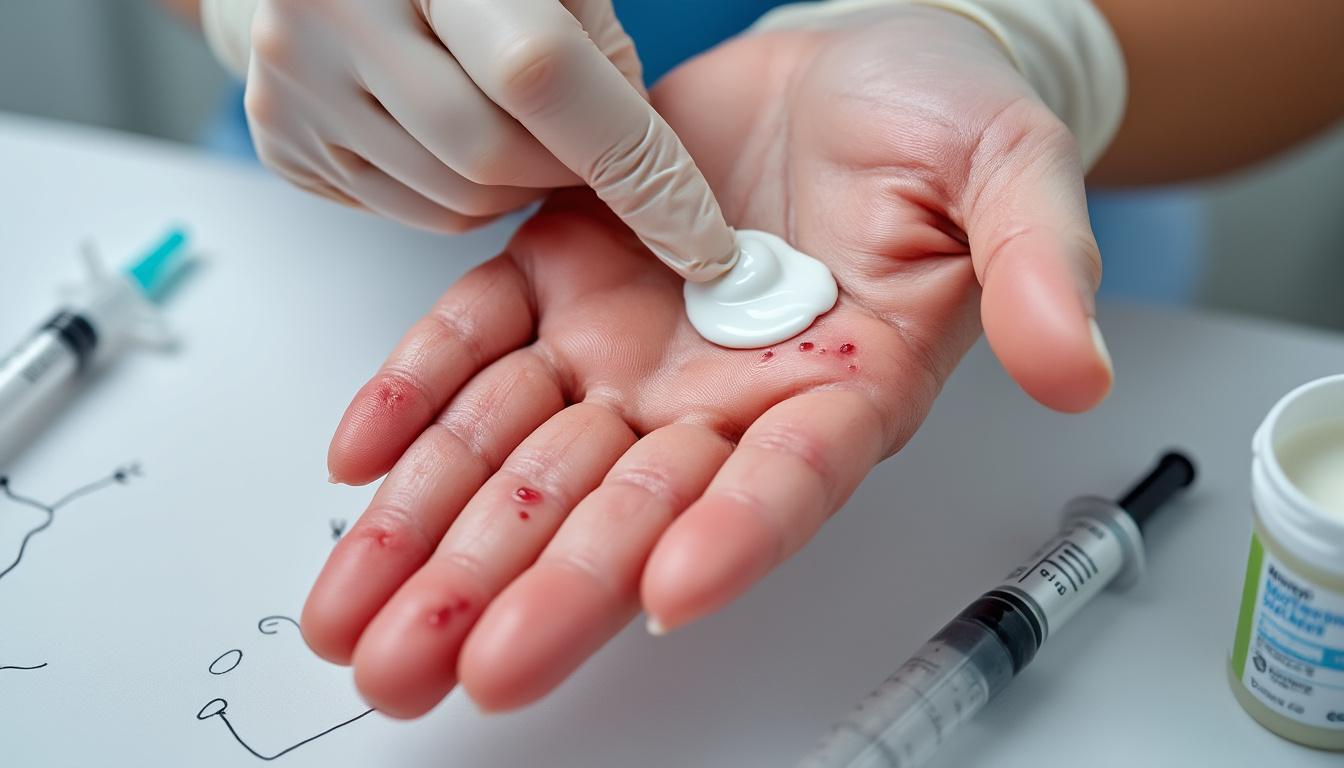
Soins dermatologiques et solutions complémentaires pour apaiser la dyshidrose
Au-delà des médicaments, les soins dermatologiques jouent un rôle central dans la gestion quotidienne de la dyshidrose. L’hydratation régulière aide à restaurer la barrière cutanée fragilisée par la maladie. Des produits spécialement formulés, tels que le Lipikar Baume AP+ ou l’Avène Cicalfate, sont recommandés par les dermatologues pour leur effet apaisant et réparateur. Ces crèmes permettent non seulement de soulager les irritations mais aussi d’éviter la sécheresse excessive qui exacerbe les démangeaisons.
Par ailleurs, l’utilisation de compresses froides constitue une méthode simple et efficace pour atténuer rapidement le prurit et réduire l’inflammation. L’application de poches de gel froid enveloppées dans un linge fin, pendant quelques minutes, procure un soulagement immédiat sans effets secondaires. Cette pratique est particulièrement prisée pour diminuer la sensation de brûlure et calmer les poussées aiguës, comme illustré par Marie, une patiente qui a intégré cette méthode dans sa routine quotidienne avec succès.
Les huiles végétales naturelles, telles que l’huile de calendula ou de jojoba, offrent également une alternative intéressante pour compléter les soins classiques. Ces huiles nourrissantes et apaisantes aident à soutenir la régénération de la peau, bien que leur efficacité soit souvent moindre que celle des crèmes médicalisées. Elles conviennent particulièrement aux personnes sensibles cherchant des solutions naturelles.
Les gestes à adopter quotidiennement sont aussi essentiels pour prévenir les aggravations. Il est conseillé de porter des gants lors des tâches ménagères, surtout en cas d’exposition à l’eau et aux agents chimiques. Sécher méticuleusement les zones entre les orteils et privilégier des chaussures en matières respirantes limitent l’environnement humide propice à la dyshidrose. Ces adaptations, combinées à une hygiène douce, installent un cercle vertueux bénéfique à long terme.
Pour en savoir plus sur les gestes efficaces et les soins dermatologiques spécifiques à la dyshidrose, cette ressource approfondie sur la prise en charge des symptômes par les soins est un excellent point de départ.
Prévention et habitudes de vie pour éviter les récidives de la dyshidrose
La prévention joue un rôle déterminant dans le contrôle à long terme de la dyshidrose. Si les traitements médicaux ciblent essentiellement les poussées, le maintien d’une routine hygiéno-diététique adaptée contribue à minimiser leur fréquence. En particulier, la gestion du stress est désormais reconnue comme un levier fondamental : des activités telles que le yoga, la sophrologie ou la méditation aident à réduire les déclencheurs psychologiques souvent liés aux éruptions cutanées.
Les habitudes alimentaires équilibrées sont également recommandées pour soutenir une peau saine. L’hydratation régulière, la limitation des excès d’alcool, de caféine et de produits trop sucrés participent à l’amélioration générale du terrain cutané. Si une allergie alimentaire est identifiée comme facteur aggravant, un régime adapté peut être envisagé sous supervision médicale.
Les conseils suivants sont particulièrement pertinents pour limiter les épisodes de dyshidrose :
- Éviter le contact prolongé avec l’eau chaude et le port de gants non respirants.
- Utiliser des savons doux sans parfum pour préserver le film hydrolipidique de la peau.
- Porter des chaussures en matériaux naturels favorisant l’aération des pieds.
- Veiller à garder une température et une humidité ambiantes modérées.
- Adopter des exercices relaxation pour diminuer l’impact du stress chronique.
Un témoignage de Paul, professionnel de santé exposé à des lavages fréquents des mains, souligne l’importance de la prévention : “En adoptant systématiquement les gants en nitrile et en appliquant quotidiennement des crèmes hydratantes recommandées par mon dermatologue, mes crises de dyshidrose ont nettement diminué.” Ce retour d’expérience illustre l’efficacité de ces mesures simples mais rigoureuses.
Dyshidrose en 2026 : perspectives futures et innovations dans les traitements
Alors que la médecine dermatologique évolue constamment, plusieurs pistes de recherche prometteuses s’ouvrent pour améliorer encore la prise en charge de la dyshidrose. Les progrès en immunologie cutanée et en génétique permettent d’identifier tôt les susceptibilités individuelles, ouvrant la voie à des traitements personnalisés plus efficaces. En 2026, des essais cliniques explorent de nouvelles molécules immunomodulatrices ciblant spécifiquement les mécanismes inflammatoires propres à cette maladie.
Par ailleurs, la technologie liée aux soins dermatologiques progresse avec l’émergence de dispositifs à domicile, comme les lampes de photothérapie portables, offrant des alternatives pratiques aux traitements hospitaliers. Ces innovations rendent le suivi plus accessible et améliorent la qualité de vie des patients.
Des applications mobiles dédiées à l’accompagnement des patients permettent aujourd’hui de suivre l’évolution des symptômes et de la réponse aux traitements en temps réel, facilitant une adaptation fine et rapide. La médecine prédictive ouvrira sans doute à terme la possibilité de prévenir les crises avant même l’apparition des premiers signes.
Enfin, la sensibilisation accrue autour de la dyshidrose et des affections cutanées liées alimente l’essor des solutions naturelles et des approches intégratives, incluant l’aromathérapie et les compléments alimentaires spécifiques. Ces pratiques, bien encadrées, viennent enrichir l’arsenal thérapeutique pour un meilleur respect de la peau et une approche plus holistique.
Pour ceux qui souhaitent approfondir les différentes solutions efficaces en 2026, des ressources professionnelles comme les articles proposés par le Tao Yin Institut fournissent un éclairage complet et actualisé, au plus proche des avancées scientifiques récentes.

