L’érysipèle, une infection cutanée aiguë, reste une préoccupation médicale majeure en 2026, notamment en raison de son incidence croissante chez les adultes de plus de 40 ans. Cette infection bactérienne, causée principalement par un streptocoque bêta hémolytique du groupe A, se manifeste par une inflammation rouge et douloureuse de la peau, souvent accompagnée de fièvre et de malaise général. La reconnaissance rapide de ces symptômes et la mise en œuvre d’un traitement adapté sont essentiels pour interrompre l’évolution de l’infection et éviter des complications sévères telles que la septicémie ou la fasciite nécrosante. Les méthodes actuelles s’appuient principalement sur une antibiothérapie rigoureuse et la prise en charge des facteurs favorisants, assurant ainsi une guérison rapide et efficace.
Si l’érysipèle touche essentiellement les membres inférieurs, notamment la jambe, les autres zones comme le visage, les bras ou même les organes génitaux externes peuvent être atteintes. L’identification précise de la porte d’entrée bactérienne, souvent une petite plaie, une mycose ou un œdème chronique, est cruciale pour le succès du traitement et la prévention des récidives. En parallèle du recours aux antibiotiques, les soins médicaux incluent des mesures de repos, le contrôle de la douleur et parfois l’usage de bas de contention afin de limiter les œdèmes associés. Le traitement antibiotique, généralement à base d’amoxicilline, s’accompagne de protocoles adaptés pour les patients allergiques aux pénicillines. Dans les situations plus complexes, une hospitalisation avec antibiothérapie intraveineuse s’avère nécessaire pour garantir la maîtrise de l’infection.
En bref :
- L’érysipèle est une infection bactérienne cutanée fréquente, surtout chez les adultes de plus de 40 ans.
- La prise en charge rapide repose sur un traitement par antibiotiques adaptés (amoxicilline en première intention).
- Le diagnostic clinique est basé sur l’apparition d’une plaque rouge, chaude et douloureuse associée à une fièvre élevée.
- Une guérison rapide intervient généralement en moins de 15 jours, si le traitement est suivi correctement.
- La prévention passe par une hygiène rigoureuse, le traitement des portes d’entrée cutanées et la prise en charge des facteurs de risque.
- Les récidives touchent près de 12 % des patients dans les six mois et nécessitent parfois une antibioprophylaxie préventive.
- Les complications graves restent rares mais exigent une intervention médicale urgente.
Comprendre l’érysipèle : causes, manifestations et facteurs de risque
L’érysipèle est avant tout une infection cutanée provoquée par une bactérie du genre streptocoque, en particulier le streptocoque bêta hémolytique du groupe A. Cette bactérie colonise normalement la peau et les muqueuses mais devient pathogène lorsqu’elle pénètre sous la barrière cutanée. Cette pénétration se fait à travers une « porte d’entrée », souvent une lésion minime comme une coupure, une brûlure, une mycose interdigitale ou un œdème chronique. Ces facteurs altèrent la fonction protectrice naturelle de la peau, facilitant la colonisation bactérienne profonde.
L’érysipèle se manifeste typiquement par une inflammation aiguë, avec une plaque rouge bien délimitée, chaude, gonflée et sensible au toucher, appelée « placard inflammatoire ». Cette lésion s’accompagne fréquemment d’une fièvre élevée et d’un malaise général. Les membres inférieurs, notamment la jambe, sont le site le plus fréquent d’atteinte, représentant plus de 85 % des cas. Cependant, le visage, les bras et d’autres régions peuvent aussi être concernés, entraînant une symptomatologie diverse.
Les facteurs de risque de développement d’un érysipèle sont multiples. Le lymphœdème, une accumulation anormale de liquide lymphatique dans les tissus, favorise l’infection, en particulier à la jambe. On note également la présence d’intertrigos, de plaies, ou d’ulcères chroniques comme points d’entrée privilégiés. Bien que certaines affections générales telles que le diabète, l’immunodépression, ou l’alcoolisme soient fréquemment associées aux cas d’érysipèle, les études épidémiologiques récentes montrent qu’elles ne constituent pas des causes directes mais plutôt des facteurs qui favorisent les conditions locales d’infection.
Il est important de ne pas sous-estimer la contagiosité potentielle de l’érysipèle, même si la transmission interhumaine directe est rare. La prévention implique donc le traitement immédiat des lésions cutanées, une hygiène rigoureuse et la prise en charge des affections cutanées chroniques. Le Dr Julien Armand souligne que la connaissance précise des facteurs favorisants permet d’adapter le traitement et d’éviter les récidives récurrentes qui nuisent à la qualité de vie des patients.
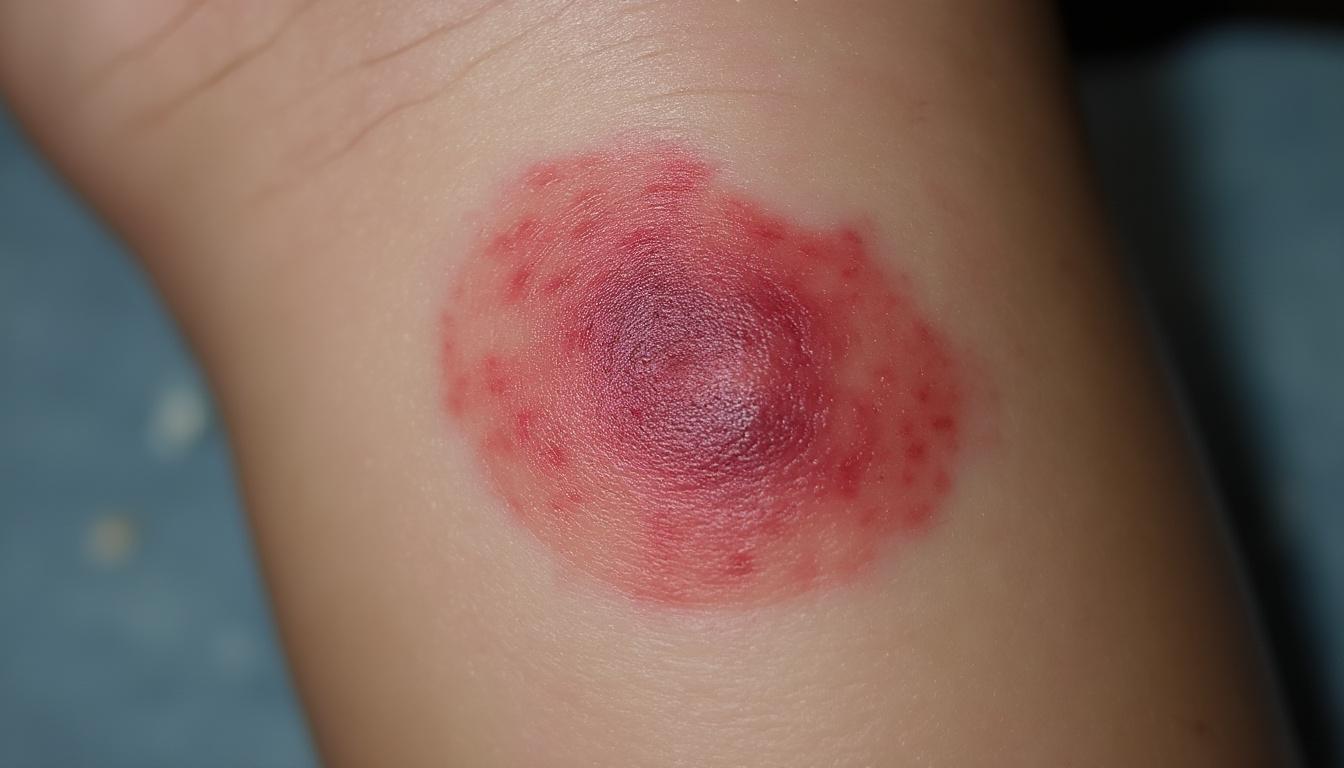
Diagnostic médical de l’érysipèle : reconnaître les signes clés pour un traitement immédiat
Le diagnostic de l’érysipèle repose principalement sur un examen clinique précis. La combinaison caractéristique d’une fièvre élevée et d’une plaque cutanée rouge, chaude, gonflée et douloureuse permet souvent un diagnostic immédiat, sans nécessité d’examens complémentaires inutiles. Cette rapidité est cruciale pour instaurer un traitement antibiotique rapidement et prévenir l’aggravation de la maladie.
Dans certains cas, un bilan sanguin peut être réalisé afin d’évaluer l’inflammation systémique : une augmentation des globules blancs et de la protéine C-réactive (CRP) est courante. Cependant, ces marqueurs ne sont pas spécifiques à l’érysipèle et doivent être interprétés en fonction du contexte clinique global. L’analyse de l’origine de la porte d’entrée bactérienne est aussi indispensable lors du diagnostic, afin de traiter en parallèle les lésions cutanées responsables et limiter les risques de récidive.
Le diagnostic différentiel avec d’autres infections cutanées comme la cellulite bactérienne ou la fasciite nécrosante est important, car ces affections exigent des approches thérapeutiques spécifiques et, pour certaines, un traitement urgent en milieu hospitalier. Par ailleurs, les symptômes d’érysipèle peuvent parfois être confondus avec des dermatites ou des inflammations non infectieuses, ce qui souligne la nécessité d’un examen rigoureux par un professionnel de santé.
Le rôle du médecin est non seulement de poser un diagnostic précis, mais également d’évaluer la gravité de l’infection. La présence de signes de complications ou de facteurs de risque associés peut justifier une hospitalisation immédiate et la mise en place d’une antibiothérapie intraveineuse. Dans la pratique, la majorité des cas se traite en ambulatoire avec un suivi vigilant pour assurer la bonne évolution de l’infection.
Pour en savoir plus sur les aspects pratiques du diagnostic et traitement de l’érysipèle, consultez les ressources fiables telles que la page dédiée à la consultation et traitement de l’érysipèle.
Les méthodes efficaces pour le traitement de l’érysipèle : antibiotiques et soins complémentaires
Le traitement de l’érysipèle vise à éliminer rapidement l’infection bactérienne tout en soulageant les symptômes inflammatoires. La base thérapeutique est l’administration d’antibiotiques efficaces contre le streptocoque responsable. En 2026, la première intention repose sur l’amoxicilline, prescrite généralement pendant une durée de 7 à 14 jours. Ce traitement est issu de recommandations validées par les autorités sanitaires et permet une guérison rapide dans plus de 85 % des cas lorsqu’il est suivi correctement.
Chez les patients allergiques à la pénicilline, des alternatives existent telles que la pristinamycine ou la clindamycine, qui présentent une bonne efficacité et une tolérance acceptable. Le schéma habituel commence par une phase d’attaque pendant environ six jours, incluant des doses adaptées en fonction du poids corporel, suivie d’une phase d’entretien avec une réduction progressive du dosage. Le respect strict de ce protocole est essentiel pour éviter les rechutes ou les complications.
À côté de l’antibiothérapie, les soins médicaux incluent le repos du patient, idéalement au lit dans les premières journées, et la prise en charge des douleurs et de la fièvre, souvent par du paracétamol. Les anti-inflammatoires non stéroïdiens (AINS) sont formellement contre-indiqués car ils masquent les signes cliniques et peuvent aggraver l’infection. Les anticoagulants peuvent parfois être prescrits pour combattre une insuffisance veineuse associée, notamment lors d’érysipèle de la jambe.
Quand les facteurs de gravité sont présents, l’hospitalisation s’impose avec une antibiothérapie intraveineuse adaptée. Cette prise en charge hospitalière garantit un contrôle strict de l’infection et prévient les complications sévères.
Il est également important de noter que les traitements locaux, comme l’application de pommades antibiotiques, ne sont pas recommandés dans la prise en charge de l’érysipèle car ils sont inefficaces sur l’infection profonde et peuvent retarder le traitement approprié. La prévention, quant à elle, joue un rôle primordial dans les épisodes récurrents, avec une antibioprophylaxie envisageable pour certaines personnes ayant plusieurs épisodes par an.
| Type d’antibiotique | Usage recommandé | Durée typique | Alternatives (allergies) |
|---|---|---|---|
| Amoxicilline | Traitement de première intention | 7 à 14 jours | Pristinamycine, Clindamycine |
| Pristinamycine | Alternative en cas d’allergie | 7 à 14 jours | Amoxicilline |
| Clindamycine | Alternative en cas d’allergie | 7 à 14 jours | Amoxicilline, Pristinamycine |
Pour plus de détails pratiques sur les traitements disponibles et validés, vous pouvez consulter des ressources spécifiques comme la section sur les traitements de l’érysipèle.
Prévention et gestion des récidives de l’érysipèle : stratégies éprouvées en 2026
Une des préoccupations majeures dans la prise en charge de l’érysipèle est la prévention des récidives, fréquentes chez près de 12 % des patients dans les six mois suivant le premier épisode. Les récidives surviennent souvent lorsque la porte d’entrée bactérienne n’a pas été soigneusement détectée ou traitée, ou lorsque les facteurs favorisant l’infection ne sont pas arrêtés efficacement.
Pour éviter ces désagréments, plusieurs mesures préventives sont mises en œuvre. Le soin rigoureux des plaies, la désinfection immédiate, le maintien d’une hygiène de la peau impeccable, notamment dans les zones à risque comme entre les orteils, sont essentiels. L’hydratation cutanée régulière aide également à maintenir une barrière protectrice efficace. Les bas et chaussettes de contention sont recommandés pour lutter contre les lymphœdèmes ou l’insuffisance veino-lymphatique, facteurs majeurs d’érysipèle récidivant.
Par ailleurs, en cas de survenue répétée d’épisodes, une antibiothérapie préventive au long cours peut être envisagée. Par exemple, une posologie quotidienne d’amoxicilline entre 500 mg et 1 g peut être prescrite pour limiter les récidives, associée toujours aux mesures hygiéno-diététiques et au traitement des facteurs prédisposants. Ce protocole, bien que contraignant en termes de durée, a démontré son efficacité dans la réduction des rechutes, apportant ainsi une meilleure qualité de vie aux patients concernés.
Enfin, la mise à jour régulière des vaccinations, notamment antitétanique, est recommandée pour compléter la prévention. La sensibilisation des patients sur l’importance du respect des consignes médicales et la surveillance rapide des signes d’alerte améliore considérablement l’évolution clinique.
- Désinfection immédiate des plaies, même minimes;
- Séchage soigneux des espaces cutanés à risque, comme entre les orteils;
- Application régulière de crèmes hydratantes adaptées;
- Port de chaussures et chaussettes confortables et respirantes;
- Utilisation de bas de contention pour les personnes souffrant d’œdèmes;
- Antibiothérapie préventive en cas de récidives fréquentes;
- Suivi régulier par un professionnel de santé.
Les risques liés à une prise en charge tardive de l’érysipèle : complications et alertes à surveiller
Si l’érysipèle bénéficie d’un traitement adéquat dans les délais, la guérison est généralement rapide et complète. Cependant, un retard dans la prise en charge peut entraîner des complications sévères qui mettent la vie en danger. Parmi les risques les plus préoccupants figurent la septicémie, une infection généralisée du sang pouvant dégénérer en choc septique, et la fasciite nécrosante, une destruction rapide des tissus sous-cutanés et musculaires.
Ces complications surviennent principalement chez les patients avec des pathologies chroniques telles que le diabète, l’insuffisance cardiaque, ou des ulcères de jambe. Cependant, elles peuvent aussi apparaître en l’absence de facteur de risque particulier, notamment en cas de diagnostic différé ou de non-respect du traitement. Les signes avant-coureurs incluent une aggravation rapide de l’état général, une douleur exacerbée et disproportionnée avec l’aspect cutané, un aspect étrange ou marbré de la peau, une confusion ou des signes respiratoires et cardiaques.
La vigilance des patients et des professionnels est donc indispensable. Au moindre doute, une consultation en urgence en milieu hospitalier s’impose pour permettre une prise en charge médico-chirurgicale rapide et adaptée. Des techniques diagnostiques par imagerie ou biopsies peuvent être nécessaires pour confirmer une complication et guider le traitement.
La prévention des risques graves est indissociable d’un diagnostic précoce et d’un suivi médical rigoureux, illustrant une fois de plus l’importance fondamentale de l’éducation à la santé et d’une prise en charge adaptée dès le début de l’infection.
| Complication | Symptômes principaux | Population à risque | Signe d’alerte |
|---|---|---|---|
| Septicémie | Fièvre élevée, confusion, hypotension | Patients atteints de pathologies chroniques | Sensibilité exacerbée à la palpation, évolution rapide |
| Fasciite nécrosante | Douleur intense, marbrures cutanées, nécrose | Tous patients, surtout immunodéprimés | État général rapidement détérioré |
| Lymphœdème chronique aggravé | Œdème, lourdeur, coloration rouge | Personnes avec insuffisance veineuse | Persistances des rougeurs après traitement |

